Драве синдром: узроци, симптоми, дијагноза и лијечење
Драве синдром је резистентна (не-лецива) форма епилепсије повезана са фебрилним изазваним нападајима. Карактеристичан је аутосомни доминантни тип наслеђивања.
То је тешка инфантилна миоклонична епилепсија (ТМЕМ). Ова патологија се такођер назива енцефалопатија код новорођенчади. Појављује се са учесталошћу од 1: 40000 новорођенчади, дјечаци су два пута чешће болесни. Он дебитује у првој години живота и манифестује фебрилне (са порастом температуре) и афебрилне (на нормалној температури) генерализоване и локалне нападе уз присуство краткотрајних трзања мишића (миоклонија). Деца заостају у менталном развоју, нису подложна анти-епилептичком третману.
Класификација
Односи се на облике епилепсије који имају симптоме и генерализоване и парцијалне епилепсије.
Хисторицал бацкгроунд
Синдром је открио 1978. године епилептолог Цхарлотте Драве и назван је по аутору. До тог времена, овај облик епилепсије се приписивао Леннок-Гастаут синдрому.
Многи аутори сматрају име ТМЕМ неуспјешним, јер се миоклонични нападаји обично придружују неколико година након дебија, ау неким случајевима могу бити одсутни.
Немачка је 1999. године предложила термин "тешка идиопатска епилепсија са знаковима гранд мал у детињству".
Године 2001, Јапан: хеми-гранд мал инфанци.
Француска, 2004: полиморфна епилепсија детињства.
Тренутно се користи епонимицхеском термину - Драве синдром.
Етиологија
Је патологија натријумских канала. Нормално, натријумски канали одржавају константну количину натријума у ћелији и њену електричну активност. Драве синдром се развија код особа са генетским дефектом у натријумским каналима. Овај феномен је откривен 2001. године када је изолована мутација гена СЦН1А (подјединица натријумског канала). Од 2001. године, студије генетске мутације су настављене. Тренутно је познато више од 100 типова генетских оштећења СЦН1А.
Ad

Мутације су различите и могу повећати, смањити или не промијенити ексцитабилност живчаних станица. Драве синдром се јавља само у случају повећане ексцитабилности неурона и једини је епилептички синдром, чија је дијагноза заснована на ДНК анализи.
У 20% случајева мутација гена није узрок болести, а етиологија није позната. Постоје докази о породичној историји фебрилних нападаја и епилепсије.
Клиничка слика
Прво симптоми синдрома Драва се може јавити у доби од 7 година. Ток болести је постављен.
- Дебитовање на позорници. Настаје у доби од 1 године. Појављује се у облику фебрилних нападаја. Појављују се код ниске температуре и кратке су природе. Трансформација фебрилних нападаја у различите облике епилепсије креће се од 3 до 5%.
- "Катастрофална" фаза. У доби од 1-4 године фебрилне нападе могу се замијенити афебрилним и постати епилептички.
- Фаза стабилизације. После 4-5 година, нападаји се јављају рјеђе? и брзи когнитивни поремећај (губитак памћења, интелектуални поремећај) и неуролошки дефицит (епилептичка енцефалопатија) долазе до изражаја.
Неуролошки статус
Пре клиничких манифестација, деца су здрава, физички и неуропсихијатријски развој задовољава старосне стандарде. После дебија долази до смањења мишићног тонуса, повећава се тетивни рефлекси, развијају се знаци пирамидалне инсуфицијенције. После 1 године, деца имају атаксичан (несигуран) ход и неспретне покрете.
Екстрапирамидни поремећаји у виду повећаног мишићног тонуса, тремора и укочености покрета придружују се школском узрасту. Ин пубертет симптоматологију надопуњују намјерни тремор (јавља се за вријеме покрета и одсутан је у мировању) и неепилептички миоклонус (спонтана контракција и опуштање мишићног подручја). Болест је компликована деформитетима скелета (кифосколиоза, плоснатог стопала).
Ad
Прогресија неуролошких поремећаја траје до 8 година након тога, стање се стабилизује.
Когнитивни развој (све врсте менталних активности)
На почетку болести, психовербални развој се успорава, а касније долази до његове потпуне регресије. Паралелно, постоје поремећаји у понашању (хиперактивност, аутизам). До 5 године, ментална ретардација се развија. Смањењем учесталости напада могуће је побољшати когнитивне функције.
Карактеристике напада
- Атипична апсанција. Налази се у 40-95% деце. Напад се развија постепено у односу на нормалне активности. Настаје од старости од 4 месеца до 6 година. Карактерише га атонска (изостављање рамена, пасивно кимање, нагли пад) или миоклонска компонента (активни ритмички чворићи, миоклонус очних капака и мишићи раменог појаса). Уз изразито вегетативно обојење (дисколорација коже, повећан рад жлијезда слиновница и знојница), поремећај хода. Трајање од неколико сати до неколико дана. Симптоми су најизраженији након буђења.
- Масивни епилептички напад (миоклонус). То је главни клинички симптом и развија се годину или више након деби у доби од 1,5-4 године. Постепено се повећава интензитет и учесталост напада. Миоклонус се најчешће види у мишићима врата и леђа. Показује се "климањем главом", потресањем рамена са "повраћањем" руку, ритмичким нагињањем леђа, савијањем тела. За нападе карактеристичне по серијалности, пораст након буђења и пада у сну, висока осетљивост на светлост.
- Неепилептички миоклонус. Развија се након 4-5 година. То је изазвано покретима. Покрива крајње дијелове екстремитета и има ниску амплитуду. Трзање мишића је визуелно тешко приметити, али можете га опипати. Нема промјена на ЕЕГ-у.
- Алтернатинг хемоцонвулсионс. Појављују се на једној или другој страни тела.
- Фокални напади. Пронађено у 43-79% деце. Постоје комплексни моторички, аутомоторни, версиве пароксизми.

Дијагноза синдрома Драве
Тежак постепени развој клиничке слике и деби са фебрилним нападима. Од почетка манифестације до успостављања дијагнозе потребно је 1-2 године. Дијагноза је несумњиво у типичној клиници болести. Могуће је посумњати на Дравеов синдром код сваког дјетета с нормалним развојем с продуженим фебрилним нападима који су започели у првој години живота и који су се развили након афебрилних нападаја било којег типа и развојног поремећаја.
Ad
Дијагноза се заснива на подацима клиничког прегледа, анализи нападаја, ЕЕГ промјенама и дугорочном посматрању пацијента.
Критеријуми за дијагнозу:
- Почевши од једне године живота.
- Фебрилни напади.
- Миоклонични напади након 2 године.
- Атипичне апсантије, фокалне, хемиконвулзивне и наизменичне хемиконвулзије.
- Висока учесталост нападаја, статус епилептицус.
- Изражене повреде менталних активности.
- ЕЕГ. Постоји постепени развој ЕЕГ промена. У првој години живота индикатори одговарају норми, у другој години живота откривају успоравање главне активности, комбинацију регионалне и дифузне епилептиформне активности, манифестације осетљивости на светлост. Тренутно, видео ЕЕГ надгледање сна постаје све више дијагностички.
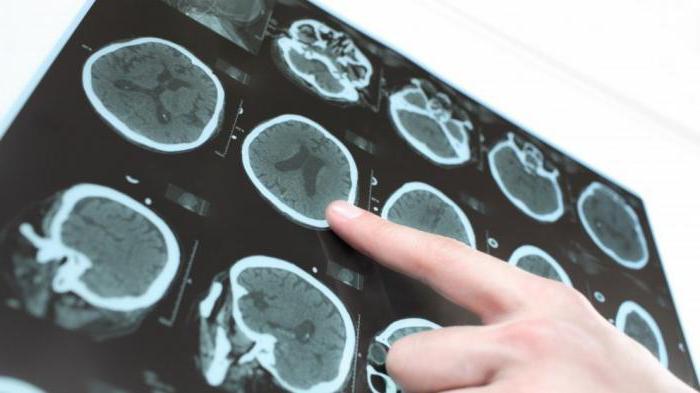
- Неуроимагинг са МРИ: дифузна атрофија мождане коре, која је израженија у фронталним и темпоралним режњевима; церебеларна атрофија; умјерено повећање мождане коморе. Описани су појединачни случајеви у облику локалних промјена: цисте, темпорална склероза, смањење волумена темпоралног режња, дисемелинација.
- ДНК анализа: детекција мутације у гену СЦН1А, који може бити одсутан у Драве синдрому.
- Аутосомни доминантни начин наслеђивања. Ако постоји могућност консултовања генетике.
Третман за Драве синдром
ТМЕМ је један од најотпорнијих на лијечење синдрома. Не постоје високо ефикасни антиконвулзиви за сузбијање напада у Дравском синдрому. У раној доби, барбитурати и бензодиазепини могу бити ефикасни у кратком периоду; у старијој доби, комбинација валпроата и топирамата је оптимална.
Антиепилептици са позитивним ефектом:
- Лијек избора - "Валпроат". Повећава садржај ГАБА у централном нервном систему.
- Бензодиазепини. Смањити ексцитабилност неурона због афинитета са инхибиторним неуротрансмитором ГАБА.
- Барбитурати. Инхибира пренос нервних импулса.
- "Етхосукимиде". Инхибира уништавање ГАБА, смањује проводљивост нервних импулса.
- Топирамате. Повећава ГАБА активност.
Анти-епилептички лекови који могу погоршати напад:
Ad
- "Ламотригин".
- "Пхенитоин".
- "Карбамазепин".
- "Вигабатрин".
Лечење кортикостероидима, имуноглобулинима, кетогеном исхраном и стимулацијом вагус нерве није показао ефикасност.
Веома је важно пратити телесну температуру, посебно у периоду заразне болести. Показало се да таква деца смањују температуру изнад 37 степени узимајући антипиретике. Мониторинг температуре треба да се врши ујутру и увече. Неопходно је искључити прегревање детета (топле купке, излагање сунцу). Родитељи морају знати о фотостимулацији (излагање свјетлу). Нека деца поседују аутостимулацију и уживају у њој. Они изазивају напад тако што прекривају очи и подижу очне јабучице према горе уз ритмично трзање капака. Ова група деце доживљава опсесије примајући тако сумњиво "задовољство" и уз медицинско олакшање напада, они не остављају покушаје да поново изазову напад.

Форецаст
Ремисију је изузетно тешко постићи. Циљ лечења је да се смањи број нападаја, да се спрече епизоде серијске појаве и развој епилептичког статуса. Потребно је побољшати показатеље когнитивних функција, прилагодити дјецу у друштву. У доби од 12-14 година напади постају све ређи, а астенично-вегетативни поремећаји и ментални поремећаји се појављују у првом плану. Смртност у детињству износи 20%.